
관상동맥 중재시술 (PCI, Percutaneous Coronary Intervention) 후 통상적으로 행해지는 정기적 스트레스 기능검사가 환자의 임상 성적을 개선시키는 데 얼마나 효과가 있는지는 근거가 불확실하다. 2004년 Eisenberg 등이 348명의 PCI 환자를 대상으로 정기 검사 여부를 비교한 ADORE I 연구에서 정기 검사는 9개월 시점의 최대 운동량 증가와 연관이 없었다1. 2007년 고위험 시술 환자를 대상으로 시행한 ADORE II 연구는 6개월째 시행한 정기 검사가 9개월 시점의 최대 운동량 개선을 보였다고 보고하였지만, 대상자 수가 84명으로 적어 그 결과를 의료 현장에 적용하기엔 한계가 있었다2. 2019년 유럽 가이드라인은 고위험 PCI 6개월 후 비침습적 스트레스 검사 및 3-12개월 후의 관상동맥조영술, 일반 PCI 1년 후 비침습적 스트레스 검사를 권고하고 있지만, 권고 종류 (Class of recommendation) IIB, 권고 근거 (Level of evidence) C 로 전문가 의견에 의지한 약한 권고안이며3, 2021년 출간된 미국 ACC/AHA 가이드라인엔 언급이 없다4.
POST-PCI 임상연구팀은 2017년 11월부터 2019년 9월까지 국내 11개 기관의 총 1706명의 고위험 PCI 환자를 1년째 정기 스트레스 기능검사를 하는 군 (849명) 과 정기 검사 없이 표준치료만 진행하는 군 (857명)으로 무작위배정한 후 2년간 임상 추적을 시행하였다. 좌주간부 질환, 분지병변, 만성폐색병변, 다혈관질환, 미만성질환 (30mm 이상), 재협착병변, 당뇨병, 신부전, 급성관동맥증후군 등의 해부학적 혹은 임상적 고위험인자를 동반한 환자가 등록 대상이 되었다. 등록 대상자의 평균 나이는 64.7세이고 79.5%가 남성이었다. 주요 위험인자들 중 좌주간지병변은 21.0%, 분비병변 43.5%, 다혈관질환 69.8%, 미만성병변 70.1%, 당뇨병 38.7%, 급성관동맥증후군은 19.4%의 환자에서 동반되었다. 96.4%의 환자가 약물방출스텐트를 사용하였고, 시술 중 분획혈류예비력 검사는 35.7%, 혈관내 이미징은 74.4%에서 사용되는 등, 현대적인 PCI 시술이 시행되었다. 스트레스 기능검사는 운동부하 심전도, 심근스펙트, 도부타민 부하 심초음파 중 하나 이상의 검사가 시행되었으며, 정기검사군 중 92.5%, 표준치료군 중 9.0%의 대상자가 검사를 시행하였다.
연구 결과, 정기적 스트레스 기능검사를 시행한 환자군에서 시술 후 2년째 주요 임상사건 (사망, 심근경색, 불안정형 협심증으로 인한 입원) 발생률은 5.5%였으며, 정기검진을 시행하지 않은 환자군에서 6.0%로 두 집단 간 유의한 차이가 없었다 (Hazard ratio 0.90; 95% confidence interval (CI) 0.61-1.35, P=0.62) (그림 2). 사망, 심근경색, 불안정형 협심증 각각의 발생율도 양 군간에 차이가 없었다. 관상동맥조영술 (12.3% vs. 9.3%, 95% CI: -0.01-5.99) 및 재시술 (8.1% vs. 5.8%, 95% CI: -0.22-4.68) 은 정기검사군에서 더 많은 경향을 보였고, 특히 정기검사가 시행된 1년 시점 이후에 유의하게 증가하였다. 결국, 정기검사군에서 검사 결과에 따라 더욱 많은 검사와 재시술이 시행되었지만, 사망이나 심근경색 등 중증 합병증을 감소시키진 못한 것이다. 이는 최근 발표된 ISCHEMIA 연구 결과와도 부합한다5. ISCHEMIA 연구는 스트레스 기능검사에서 허혈이 발견된 안정형 협심증 환자에서 바로 침습적인 검사 (관상동맥조영술) 를 시행한 것이 보존적 치료에 비해 사망이나 허혈사건을 감소시키지 못함을 보여주었다. POST-PCI 연구 결과도 마찬가지로, 보다 공격적이고 침습적인 검사 및 그에 따른 처치가 적절한 약물치료에 비해 추가적인 이득이 없다는 것을 보여주었다.
결국, 관상동맥 중재시술을 받은 고위험 환자에서 시술 1년 후 정기적 스트레스 기능검사를 의무적으로 하기보다는, 흉통이 발생하는 등 재발이 의심되는 경우에 검사나 치료를 시행하는 것이 의료체계의 적절한 운영에 도움이 될 것이며, 환자 안전에도 차이가 없을 것이다. 본 연구는 경험에 의존해왔던 관상동맥 중재시술 시술 후 정기적 스트레스 기능검사의 유효성을 평가한 최초의 대규모 무작위 임상연구이며, 실제 환자의 진료에도 직접적으로 영향을 미칠 것으로 기대된다. 이 연구의 결과는 2022년 유럽 심장학회에서 발표 후 New England Journal of Medicine 9월호 (N Engl J Med. 2022 Sep 8;387(10):905-915)에 동시 게재되었다.
1. Eisenberg MJ, Blankenship JC, Huynh T, et al. Evaluation of routine functional testing after percutaneous coronary intervention. Am J Cardiol 2004; 93: 744-7.
2. Eisenberg MJ, Wilson B, Lauzon C, et al. Routine functional testing after percutaneous coronary intervention: results of the aggressive diagnosis of restenosis in high-risk patients (ADORE II) trial. Acta Cardiol 2007; 62: 143-50.
3. Neumann F-J, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS guidelines on myocardial revascularization. Eur Heart J 2019; 40: 87-165.
4. Lawton JS, Tamis-Holland JE, Bangalore S, et al. 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022 Jan 18;79(2):e21-e129.
5. Maron DJ, Hochman JS, Reynolds HR, et al. Initial invasive or conservative strategy for stable coronary disease. N Engl J Med 2020; 382: 1395-407.
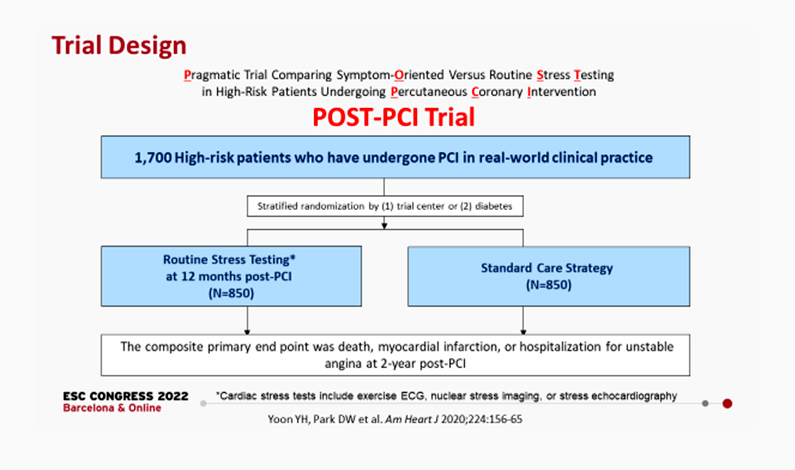
[그림 1] POST-PCI 연구 디자인

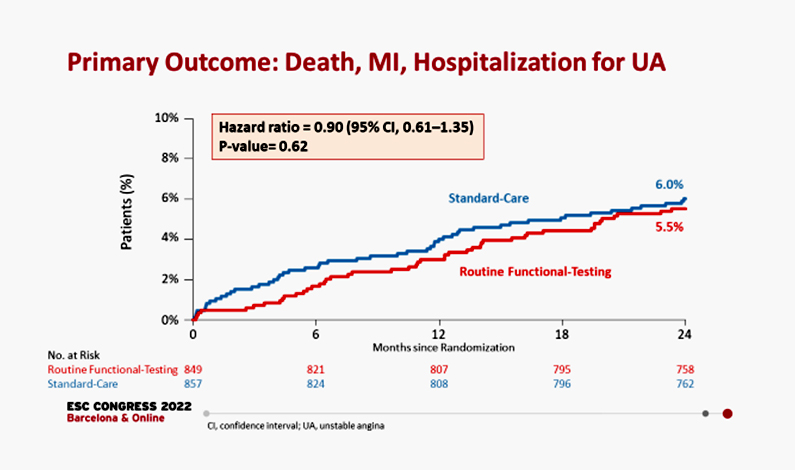
[그림 2] 두 군의 Primary Endpoint 발생 비교
