 메뉴열기
메뉴열기
좌주간부 관상동맥질환은 좌주간부가 관여하는 심근의 범위 및 가장 높은 허혈성사건의 위험으로 인하여 관상동맥우회술 (CABG)이 가장 표준적인 치료로 받아 들여지고 있다. 하지만 지난 20년 동안 관상동맥시술분야 (PCI)에서 괄목한 만한 성장이 있었으며 여러연구에서 좌주간부질환환자에서 우수한 PCI 결과를 증명하였다 [1]. 최근 약물용출성그물망을 사용한 PCI와 CABG를 비교한 EXCEL과 NOBLE의 연구가 서로 상반된 연구결과를 보였고 양쪽 trials모두 시기가 지남에 따라 PCI군에서 임상사건이 증가하는 경향성을 보였다 [2,3]. 이러한 경향성이 지속되는 지를 확인하기 위해서는 5년 이상의 장기적인 연구결과가 시급하여 좌주간부 관상동맥질환의 치료에 스텐트 시술과 관상동맥우회술의 효과를 비교한 여러 연구가 있음에도 불구하고 5년 이상의 장기결과를 분석한 연구는 매우 드물다.
저자들은 좌주간부 관상동맥 질환에 대한 스텐트 시술 혹은 관상동맥 우회술의 상대적 장기 치료 효과를 다기관 대규모 환자를 대상으로 MAINCOMPARE registry 관찰 연구를 시행하였다. 본 연구자들은 2000년부터 2006년 까지 국내 12개 기관에서 좌주간부 관상동맥질환으로 인하여 스텐트 치료를 받은 1,102명의 환자와 관상동맥우회술을 시행 받은 1,138명의 환자의 평균 관찰 3년과 5년 동안의 치료 성과를 비교분석하여 보고하였다 [4,5]. 3년, 5년의 연구결과에서는 보정된 사망 및 중증복합사건 (사망, Q-파 심근경색, 뇌졸증)에서의 차이가 없었으면 재시술율의 발생은 PCI군에서 유의하게 높았다.
본 연구자들은 이번 연구결과를 통하여 대부분의 환자가 최소 10년 이상의 관찰결과가 가능했으며 사망은 통계청사망분석 자료와 link하여 확인하였다. 관찰연구의 제한점을 보정하기 위하여 propensity-score를 이용하였으며 Inverse probability weighting (IPTW) 보정방법이 주된 보정방법으로 사용되었다. 분석은 전체 cohort of PCI and CABG군과, cohort of bare-metal stent era의 PCI vs. CABG와 cohort of drug-eluting stent era의 PCI vs. CABG에서 비교 분석하였다.
전체환자군에서 IPTW 방법을 통한 기본 위험인자를 보정 후 스텐트 시술과 관상동맥우회술을 시행 받은 양군에 있어서 10년째까지의 사망률과 복합사건 발생률사이에서는 통계학적 차이 없이 유사하였다 (Figure 1). 하지만, 치료 후 재시술율은 스텐트 치료군에서 유의하게 높았다. 이러한 결과는 일반금속스텐트 시술과 동시대의 관상동맥우회술 비교에서도 유사한 결과를 확인할 수 있었다. 하지만 약물용출성스텐트 시술과 동시대의 관상동맥우회술 비교군에서는 5년째까지 사망률 및 복합사건 발생률의 차이가 없었지만, 5년이후 10년까지의 후기 관찰에서 약물용출성스텐트는 관상동맥우회술과 비교하여 사망률의 증가 (hazard ratio [HR], 1.35; 95% confidence interval [CI], 1.00–1.81) 및 중증의 복합사건발생률의 증가 (HR, 1.46; 95% CI, 1.10–1.94)를 보였다 (Figure 2). 하지만 스텐트 종류와 상관없이 재시술율은 스텐트군에서 지속적으로 높았다.
Figure 1.
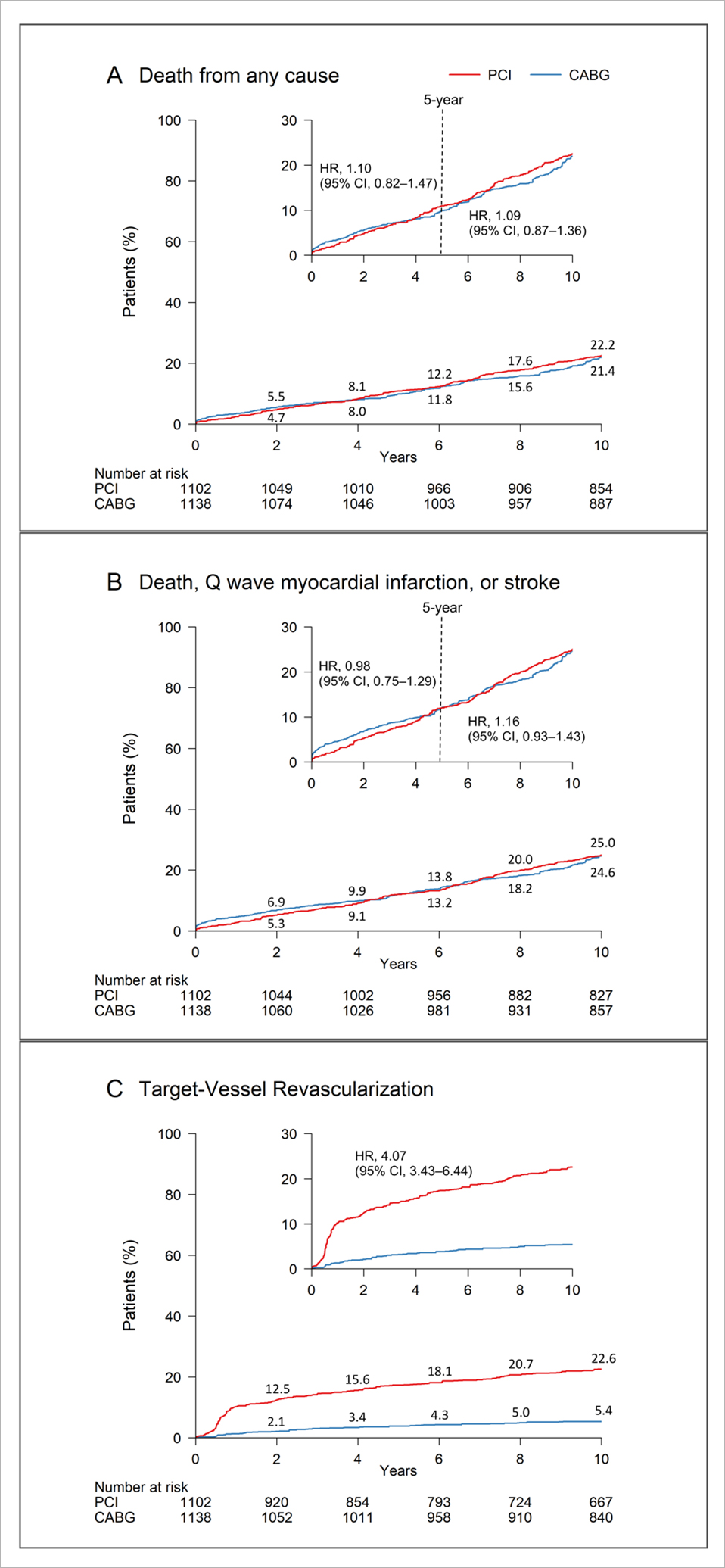
Figure 2.
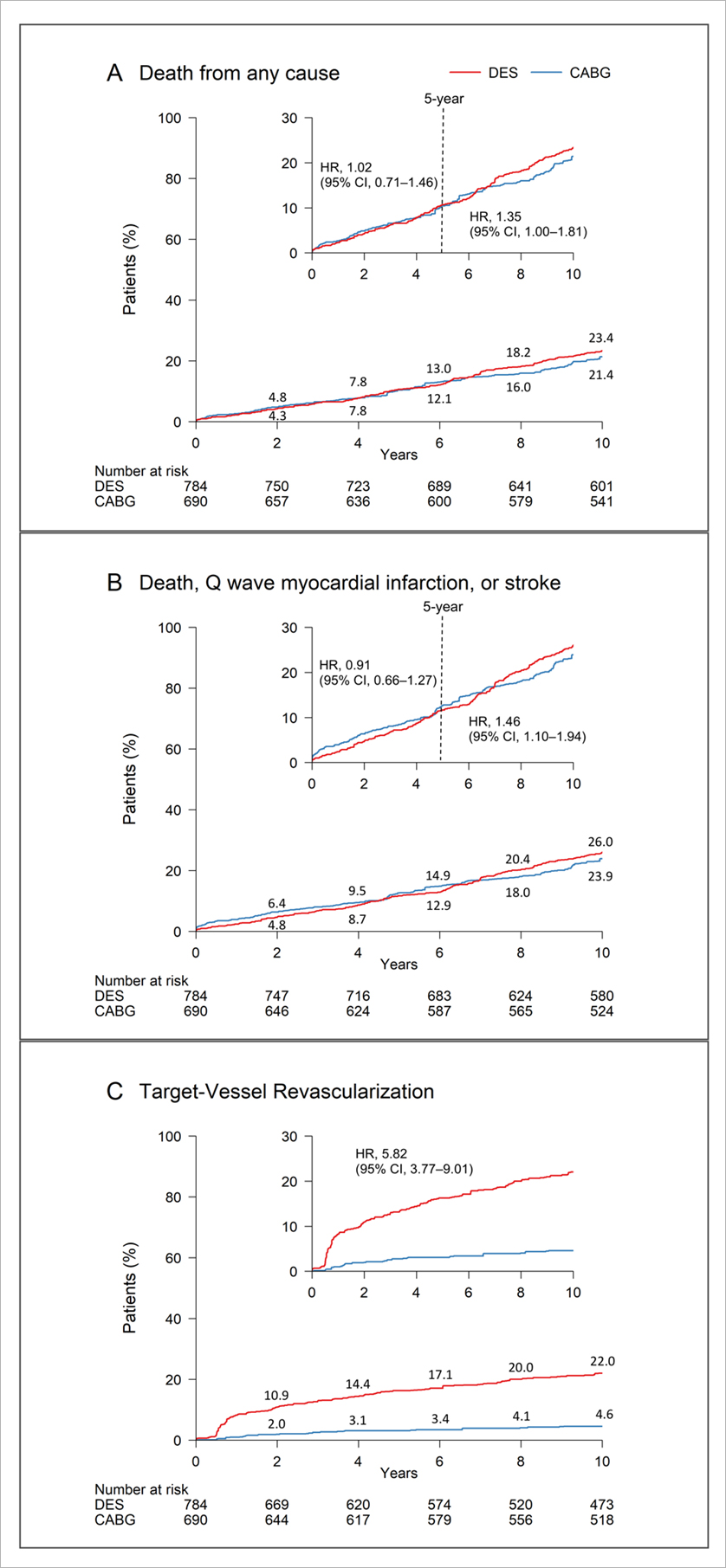
결론적으로 10년여의 장기 관찰 기간 동안 좌주간부 관상동맥 질환의 치료로서 스텐트 치료는 관상동맥우회술과 비교하여 유사한 생존율과 중증복합사건 발생률을 보였으나, 재시술율의 발생에 있어서는 관상동맥우회술이 유리하였다. 하지만 관찰연구의 후기 기간인 약물용출성스텐트와 당시대의 관상동맥우회술의 비교에서 스텐트 시술이 후기 사망률 및 중증임상사건 발생률을 높이는 결과를 보임으로서 좌주간부 질환에서 우회술의 효과가 장기관의 관찰에더 더 좋음을 확인할 수 있었다. 하지만 본 연구는 관찰 연구의 여러가지 극복할수 없는 단점이 있으며 이러한 연구결과는 현재 진행중인 SYNTAX, EXCEL, NOBLE trials의 10-year follow-up을 통하여 증명이 되어야 되겠다.
[Reference]
1. Park DW, Park SJ. Percutaneous Coronary Intervention of Left Main Disease: Pre- and Post-EXCEL (Evaluation of XIENCE Everolimus Eluting Stent Versus Coronary Artery Bypass Surgery for Effectiveness of Left Main Revascularization) and NOBLE (Nordic-Baltic-British Left Main Revascularization Study) Era. Circ Cardiovasc Interv 2017;10.
2. Stone GW, Sabik JF, Serruys PW, et al. Everolimus-Eluting Stents or Bypass Surgery for Left Main Coronary Artery Disease. N Engl J Med 2016;375:2223-35.
3. Makikallio T, Holm NR, Lindsay M, et al. Percutaneous coronary angioplasty versus
coronary artery bypass grafting in treatment of unprotected left main stenosis (NOBLE): a prospective, randomised, open-label, non-inferiority trial. Lancet 2016;388:2743-52.
4. Seung KB, Park DW, Kim YH, et al. Stents versus coronary-artery bypass grafting for left main coronary artery disease. N Engl J Med 2008;358:1781-92.
5. Park DW, Seung KB, Kim YH, et al. Long-term safety and efficacy of stenting versus coronary artery bypass grafting for unprotected left main coronary artery disease: 5-year results from the MAIN-COMPARE (Revascularization for Unprotected Left Main Coronary Artery Stenosis: Comparison of Percutaneous Coronary Angioplasty Versus Surgical Revascularization) registry. J Am Coll Cardiol 2010;56:117-24.